泌尿器科
概要
佐藤病院泌尿器科では、泌尿器科領域の癌に対して鏡視下手術(腹腔鏡手術)を積極的に行っており、開腹手術は極一部の疾患のみに限っています。前立腺肥大症はレーザーで尿道から摘出します。前立腺がんと前立腺肥大症の手術時間はともに約2時間です。また、この事と関連して短期滞在手術を推進しており、入院に必要な期間は最短となっています。例としては、前立腺がん手術は6日、腎がんでは4日の入院が基本です。
「サンデー毎日」に、西村部長が紹介されました
詳細はWEB特設サイト「“情熱医療”プロフェッショナルドクター」をご覧ください。
医師紹介
|
|
|
治療について
前立腺がんを内視鏡(腹腔鏡手術)で切除しています
-手術時間はおおよそ1時間半~2時間-
3Dカメラシステムのイメージ図
当科では、前立腺癌に対する前立腺全摘術は、全例、腹腔鏡手術で行っています。腹腔鏡下に前立腺全摘術を行う際、技術的に最も難易度が高いのは、膀胱と前立腺間の切離及び前立腺摘出後の膀胱尿道吻合です。この時に絶大な威力を発揮するのが3Dカメラシステムです。正確な剥離、運針が可能となり、手術精度が向上し、手術時間が短縮されます。 当科で行っている術式は、腹膜外アプローチで、手術中の患者さんの体位は仰臥位(自然に仰向けで寝た状態)で行うことが出来、頭を下げた頭低位にする必要はありません。従って、心臓、呼吸機能に問題があったり、緑内障で眼圧が高い場合でも、問題なく手術を行うことが可能です。
前立腺がんの根治手術の合併症として、特に問題となるのが、術後の尿漏れです。当科では、独自の手術方法を開発しており、手術後の尿禁制(尿が漏れないこと)が飛躍的に向上しています(*)。具体的には、手術直後の尿禁制回復率は65%、手術後4週間時点で80%という成績になっています。 また、短期滞在手術の観点から、入院に必要な期間を可能な限り短縮しており、入院から退院までを6日間としています。以下にそのスケジュールを示します。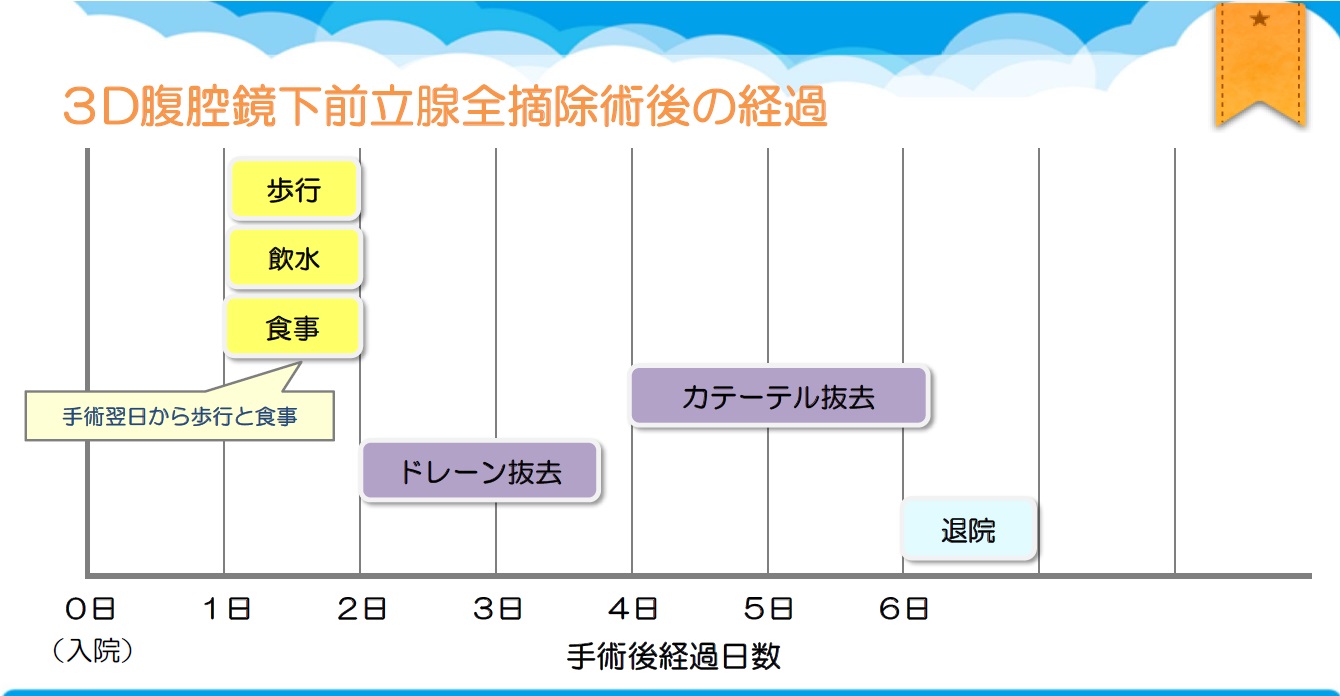
*Impact of total fascia preservation on early recovery of urinary continence after radical prostatectomy
Nishimura M, Utsugi R:J Clin Urol 2018; 11: 293-298
◆3D内視鏡システム
3D観察により、対象臓器の奥行き感の把握を容易し、より迅速で正確に処置いたします。 |
◆外科手術用3Dビデオスコープ
世界初の先端湾曲機能を搭載しており、あらゆる角度から観察が可能で外科作業を補助します。 |
◆万能手術台アルファマックス
縦方向のスライド等汎用性を備えた手術台で、3D内視鏡システムと併せて使用し、尿管結石手術や腎結石手術等に活躍します。 |
レーザーで前立腺肥大症に核出術や、結石破砕を行っています
-手術時間は2時間以内-
これまでに多くの医療用レーザーが開発されてきました。レーザーの特長は、優れた切開蒸散能力で、術中出血の少ない手術が可能な点です。レーザーの種類により、その波長が何種類かあり、水(生体の主要な構成成分は水です)、赤血球中のヘモグロビン等の生体組織への吸収の度合い、到達深度が異なります。
泌尿器科領域で現在主に使用されるレーザーは、ホルミウムヤグレーザー(Ho:YAG)と呼ばれ、波長2100nmのものです。Ho:YAGは、水に強く吸収されるため、全ての生体組織において優れた切開蒸散能力が発揮され、組織への到達深度が浅いという特長があります。到達深度が浅いということは、周りの組織に傷害を与えることが少ないことを意味します。
この性質を利用して、前立腺肥大症に対して経尿道的な前立腺腺腫核出術(HoLEP)が行われるようになって来ました。従来の標準的な経尿道的前立腺切除術(TUR-P)に比較して、圧倒的に少ない出血量、完全な腺腫の核出を実現し、より低侵襲な手術が可能となっています。
当科では、2022年5月より、ボストン・サイエンティフィックジャパン社製のバーサパルスレーザーを更新しました。Ho:YAGは、尿路結石の治療にも応用することが可能で、詳細は省きますが、従来の砕石装置に比較して幾つかの点で優れています。結石自体に水は存在しませんが、結石周囲の灌流液(水)に吸収される際に発生する衝撃波によって、結石が破砕されるものと考えられています。従って、あらゆる種類の尿路結石を破砕することが可能であり、灌流液に吸収されるため誤照射による組織傷害の可能性も少なく、尿路結石破砕術に適したデバイスとなっています。
バーサパルスレーザーによる前立腺肥大治療イメージ
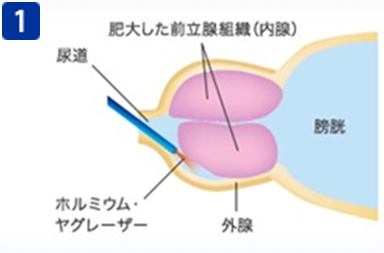
肥大した前立腺の内腺と外腺の境目にホルミウム・ヤグレーザーを照射し、内腺のみをくりぬくように核出します。
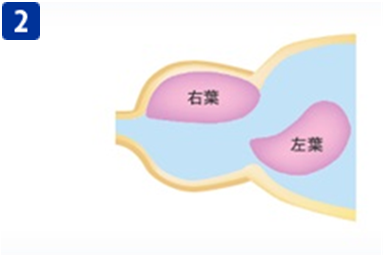
核出した内腺を、膀胱内に移動させます。
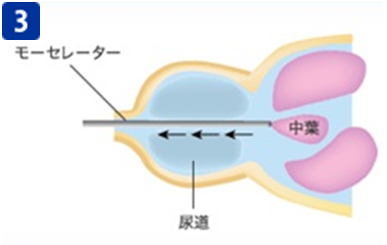
前立腺組織をすべて膀胱内に移動させた後、モーセレーターという機器を用い、前立腺組織を細かく切断しながら吸引し、体外に排出します。
特長・診療内容
尿路悪性腫瘍、具体的には、前立腺癌、膀胱癌に代表される尿路上皮腫瘍、腎腫瘍、精巣腫瘍に対して、手術、化学療法など多くの治療実績をもっています。また、前立腺肥大症、尿路結石などの良性疾患、女性泌尿器科疾患に対する経験も豊富です。最近、増加傾向にある前立腺癌に関しては、早期発見、早期治療に努めております。
2014年4月に当院では、前立腺癌に対して、強度変調放射線治療(IMRT)が可能な治療装置が導入され、手術、放射線治療、ホルモン療法と治療のすべての選択枝を施行することが可能となりました。
近年、開腹術は施行せず、体腔鏡を使用した低侵襲手術が行われるようになってきました。私も2000年12年頃から、体腔鏡手術を開始し、これまでに腎尿管悪性腫瘍、副腎腫瘍、前立腺癌、腎盂尿管移行部狭窄症、尿路結石などに対して多くの体腔鏡手術を経験してきました。従来の開腹手術に比べ、術後の回復が早く、患者さんへの負担が少ないことが最大のメリットです。
膀胱癌
一般的に膀胱癌では、表在性で悪性度の低いものに対しては、内視鏡的切除(TUR-BT)浸潤性で悪性度が高いものに対しては、膀胱全摘術を施行します。膀胱癌に対する手術では、膀胱を取ってしまった後に尿が出る道を作る必要があります。これを尿路変更法と言います。
当科では、膀胱全摘術後の尿路変更法として、病気の進行具合を考慮する必要はありますが、可能な限りストーマを必要とせず、自然排尿が可能な「回腸新膀胱造設術」を行っており、患者さんの「生活の質」を向上させることをめざしています。
尿路変更法の手術として、代表的な術式は、①尿管皮膚瘻、②回腸導管、③回腸新膀胱があります。それぞれに長所、短所はありますが、手術後の快適さに焦点を当てれば、回腸新膀胱が最も優れていると考えられます。この術式は、採尿袋などが不要で、手術前と同じように自分で排尿が可能な方法です。しかし、場合によっては、新膀胱内に多量の残尿が発生して導尿が必要となったり、逆に、尿が漏れておむつが必要になるというケースもあります。
当科で施行している回腸新膀胱の術式は、Hautmann法と呼ばれるものですが、術後20年以上経過した患者さんにおいても、残尿がなくまた尿漏れもなくスムーズな排尿が可能となっています。
前立腺癌
前立腺癌は、50歳を越えた男性にみられる悪性腫瘍で、近年、その患者数・死亡数は、増加傾向が続いています。特に死亡数の増加率は、全ての癌のなかで第1位となっています。
前立腺癌は、初期には自覚症状がほとんどないため、発見が遅れがちになってしまい、症状が出てきたときには、病気はかなり進行しているという怖い病気です。しかし、早期に発見すれば完全に治すことも可能で、治療前と変わらない生活を送ることができます。従って、早期発見のために、50歳を越えた方には前立腺癌特異抗原(PSA)の検査をお勧めしています。
この検査は、一般の血液検査と同じですので、患者さんの体への負担も少なく済みます。前述しましたが、当院では前立腺癌治療の全ての選択枝を行うことが可能です。従って、患者さんの体の状態に合わせた治療を行うことができます。
尿路結石
尿路結石に対しては、レーザーを使用した内視鏡による結石破砕術(PNL、TUL)を施行しております。複雑な形をしたサンゴ状結石に対しても、レントゲン透視下に腎瘻を作成することで結石へのアプローチを可能とし、短い入院期間で治療を行うことができます。
前立腺肥大症
前立腺肥大症は、初老期以降の男性に起こる疾患です。男性には、膀胱のすぐ下にクルミ大の前立腺という臓器があり、精液の一部を作っています。
この前立腺の真ん中を尿道が走っていますが、加齢に伴い、前立腺の肥大が起こってくると、排尿障害が出現することがあります。
前立腺肥大症の治療は、大きく分けると、薬物療法と手術療法があります。薬物療法によく反応して、排尿状態が改善する場合もありますが、あまり薬に反応せず、排尿困難が進行する場合もあります。この様な場合には、手術療法が適応となります。
手術療法に関しては、開腹手術と非開腹手術に分けられますが、非開腹手術のなかで、ゴールドスタンダードとなっているのが、経尿道的前立腺切除術(TUR-P)です。この手術は、簡単に言うと、尿道から切除鏡という手術用の内視鏡を挿入して、腫れた前立腺を削る手術です。この手術の問題点は、大きな前立腺(腺腫)を削ろうとすると、手術に時間がかかってしまい、灌流液の体内への吸収により、水中毒をおこすという点でした。そのため、開腹手術とTUR-Pのどちらを選択するかの基準として、教科書的には、前立腺重量が50g程度以下ならTUR-Pを、それ以上では、開腹手術を選択するというのが一般的でした。
2014年7月より、当科では、従来のTUR-Pではなく、ホルミウムヤグレーザーを使用した前立腺核出術(HoLEP)を施行しています。この手術では、灌流液として生理食塩水(電解質溶液)を使用しますので、水中毒が起こらないだけでなく、大きな腺腫でも少ない出血量で、完全に核出できるというメリットがあります。HoLEPにより、100gを超える大きな前立腺に対しても、安全に手術が施行できるようになりました。その結果、当科においては、前立腺肥大症に対する開腹手術は過去のものとなっています。
近ごろ、排尿の勢いがなくなってきた、残尿感がある、排尿に時間がかかる、夜間のトイレの回数が増えてきたなどの症状がある方、「年のせい」と諦めていませんか? 一度、当科にご相談ください。
腹圧性尿失禁および骨盤臓器脱
笑ったり、くしゃみ、咳で尿が漏れる。
この症状は、中年以降のかなりの女性に見られる症状と考えられます。しかし、「恥ずかしい」「人に言えない」などの理由で悩んでおられる方も多いと思います。このような症状が起こる原因は、骨盤底の筋肉が緩み、膀胱が下がってくる、あるいは尿道の可動性が大きくなることによります。
女性の場合は妊娠、出産を経験し、これに加齢が加わり、このような症状が出現してきます。尿失禁の原因は、腹圧性尿失禁のみではなく、ほかの原因による場合もありますので、まずは正確な診断をつけることが大切です。
程度の軽い腹圧性尿失禁は、骨盤底筋群を鍛える体操をすると有効な場合があります。尿失禁が重症の場合は、手術の適応となります。尿失禁の手術方法は多数あり、私自身も、開腹術も含め、数種類の術式を経験してきております。このなかで、最も成績が良かったのがスリング手術といわれる手術方法です。
スリング手術は、開腹手術ではなく、経膣的な手術方法で、手術の有効性、長期間の安定性(尿失禁の再発がないこと)の点において優れた術式です。骨盤底筋群の弛緩が高度になると、膀胱、子宮、直腸などが、腟から脱出してくることがあります。これらは、総称して骨盤臓器脱と呼ばれる病態です。膀胱が膣の前壁から滑脱してくる状態は、膀胱瘤と呼ばれます。自覚症状としては、膣内の異物感、尿失禁、排尿困難などがあります。膀胱瘤は、簡単に言うと、腹圧性尿失禁がよりひどくなったような状態です。
当科では、膣口から膀胱が脱出してきているような高度な膀胱瘤も、ポリプロピレンメッシュを使用した経膣的な手術(modified six-corner suspension)で修復いたします。手術前後の実際のレントゲン写真をお示しします。
.jpg) 手術前 | .jpg) 手術後 |
手術前は、膀胱が大きく下垂しておりますが、手術後は、解剖学的に正しい位置に戻っています。また、腹圧性尿失禁に関連して、逆に膣後壁から直腸が脱出してくる「直腸瘤」を認めることがあります。直腸瘤は、膣の軸が立ってくることが原因となって起こります。成人女性の場合、立位では、膣の奥3分の2は、地面に対してほぼ平行の状態ですが、この軸が立ってくる(つまり、地面に対して垂直に近くなってくる)ことにより、膣後壁から直腸が脱出しやすくなります。このような状態でも経腟的な手術で修復可能です。
以上のような症状でお悩みの方は、泌尿器科外来にご相談ください。
手術実績
| 手術術式(件) | 2019年 | 2018年 | 2017年 | 2016年 | 2015年 |
|---|---|---|---|---|---|
| 腹腔鏡下前立腺全摘術 | 32 | 33 | 33 | 43 | 30 |
| 根治的前立腺全摘術(開腹) | 0 | 0 | 0 | 0 | 1 |
| 腹腔鏡下腎尿管悪性腫瘍手術 | 15 | 6 | 9 | 7 | 7 |
| 膀胱性悪性腫瘍手術(全摘) | 2 | 7 | 4 | 4 | 5 |
| 経尿道的膀胱腫瘍切除術(TUR-BT) | 46 | 30 | 31 | 35 | 33 |
| 経尿道的レーザー前立腺核出術(HoLEP) | 25 | 31 | 46 | 58 | 49 |
| 経尿道的前立腺核出術(TUEB) | 14 | 13 | 16 | 27 | 11 |
| 経尿道的前立腺切除術(TUR-P) | 8 | 2 | 6 | 18 | 6 |
| 経尿道的尿路結石砕石術(レーザーTUL) | 38 | 28 | 22 | 12 | 26 |
| 経皮的腎砕石術(レーザーPNL) | 0 | 0 | 2 | 4 | 4 |
研究業績
論文発表
”Impact of total fascia preservation on early recovery of urinary continence after radical prostatectomy”
Nishimura Masanori, Ryu Utsugi
J Clin Urol 2018;11:293~298
”High Dose Chemotherapy for Refractory Urothelial Carcinoma Supported by Peripheral Blood Stem Cell Transplantation. ”
Nishimura M., Nasu K., Ohta H., Shintaku M., Takahashi Y.
Cancer 1999;86:1827-1831
“Focal Segmental Glomerular Sclerosis, a Type of Intractable Chronic Glomerulonephritis, Is a Stem Cell Disorder.”
Nishimura M., Toki J., Sugiura K., Hashimuto F., Tomita N., Fujishima H., Hiramatsu Y., Nishioka N., Nagata N., Takahashi Y., Ikehara S.
J. Exp. Med. 1994;179:1053-1058
”Induction of transplantation tolerance with a short course of tacrolimus (fk506):I. rapid and stable tolerance to two-haplotype fully mhc-mismatched kidney allografts in miniature swine.”
Utsugi R., Barth R.N., Lee R.S., Kitamura H., LaMattina J.C., Ambroz J.H., Sachs D., Yamada K.
Transplantation. 2001;71(10):1368-79.
学会発表
①「膀胱メラノーマの一例」
社会医療法人美杉会 佐藤病院 擣木立 西村昌則
第232回日本泌尿器科学会関西地方会 2016年5月21日
②「3D-LRPの早期尿禁制回復に対する有用性」
社会医療法人美杉会 佐藤病院 西村昌則 擣木立
第30回日本泌尿器内視鏡学会総会 2016年11月17日
③3D-LRPによる術後早期尿禁制の回復
社会医療法人美杉会 佐藤病院 西村昌則 擣木立
第105回日本泌尿器科学会総会 2017年4月21日











西村昌則-3.jpg)





